വിട്ടുമാറാത്ത രോഗങ്ങളുള്ള അല്ലെങ്കിൽ മാരകമായ രോഗങ്ങളാൽ വലയുന്ന രോഗികളുടെ ആവശ്യങ്ങൾ നിറവേറ്റുന്ന ഒരു സമഗ്ര പരിചരണമാണ് പാലിയേറ്റീവ് കെയർ എന്നത് കൊണ്ട് അർത്ഥമാക്കുന്നത്.
നമ്മുടെ സമൂഹത്തിൽ കഠിനമായ രോഗാവസ്ഥ അനുഭവിക്കുന്ന രോഗികളുടെ പരിചരണത്തിന് നിലവിലുള്ള ആരോഗ്യ പരിരക്ഷാ സൗകര്യങ്ങൾ പരിമിതമായ പങ്ക് മാത്രമേ വഹിക്കുന്നുള്ളൂ. ഈ അവസരത്തിൽ പാലിയേറ്റീവ് കെയർ ഇന്നത്തെ ഒരു ആവശ്യമായി മാറിയിരിക്കുന്നു. നമ്മുടെ സമൂഹത്തിൽ മിക്ക ടെർമിനൽ അസുഖമുള്ള രോഗികളും അവരുടെ കുടുംബത്തിനും അയൽക്കാർക്കുമിടയിൽ ആയി ജീവിതം ചെലവഴിക്കുന്നു. അതിനാൽ അവരുടെ നിരന്തരമായ പരിചരണത്തിനായി ഒരു മൾട്ടി ഡിസിപ്ലിനറി ടീമിന്റെ ആവശ്യം ഏറെയാണ്. പാലിയേറ്റീവ് കെയർ ടീമുകളിൽ ജോലി ചെയ്യുന്ന ജനറൽ പ്രാക്റ്റീഷണർമാർ, ടെർമിനൽ അസുഖമുള്ള മിക്ക ആളുകൾകളും ഹോം കെയറാണ് ഏറ്റവും ഇഷ്ടപ്പെടുന്നതെന്ന് അഭിപ്രായപ്പെടുന്നു. കൂടാതെ ഹോം കെയർ നല്ല സാമൂഹിക അധിഷ്ഠിത സേവനങ്ങളെ ആശ്രയിച്ചിരിക്കുന്നു. അതിനാൽ സാന്ത്വന പരിചരണ പരിശീലനത്തിൽ കഴിവുള്ള ഒരു പൊതു പ്രാക്ടീസ് വർക്ക്ഫോഴ്സ്, രോഗികളെ ഉൾക്കൊള്ളാൻ തയ്യാറായി മുന്നോട്ടു വന്നിരിക്കുകയാണ്.
പാലിയേറ്റീവ് കെയർ വോളന്റീയർസ് എങ്ങനെയുള്ളവരാവണം?

പ്രാദേശിക അറിവും നല്ല പൊതു സമ്പർക്കവും അതോടൊപ്പം തന്നെ പ്രാഥമിക പരിചരണ രംഗത്ത് നല്ല പ്രാവീണ്യം നേടിയവരും ആയിരിക്കണം. അവർ സാധാരണയായി ഒരേ പ്രദേശത്ത് നിന്നുള്ളവരായതിനാൽ നല്ല പൊതു സമ്പർക്കം വഴി രോഗി സമൂഹവും പുറം ലോകവും തമ്മിലുള്ള അന്തരം കുറയ്ക്കാൻ സാധിക്കുന്നു. അതുവഴി പാലിയേറ്റീവ് കെയർ എന്ന ടീം വർക്കിൽ അവർക്ക് കാര്യമായ സംഭാവനകൾ നൽകാനും കഴിയുന്നു.
സമ്പൂർണ്ണ വൈദ്യ പരിചരണത്തിന് ഒരു മുന്നുപാധിയായി പാലിയേറ്റിവ് കെയർ കണക്കാക്കപ്പെടുന്നു. നന്നായി വിലയിരുത്തി നോക്കുകയാണെങ്കിൽ നിലവിലുള്ള ആരോഗ്യസംരക്ഷണ മേഖലകൾക്ക് ടെർമിനൽ ആരോഗ്യപ്രശ്നങ്ങൾ ഉള്ളവരെ പരിപാലിക്കുന്നതിനു പരിമിതികൾ അധികമാണ്. ഇന്ത്യയിൽ, നിലവിലുള്ള മെഡിക്കൽ, ഹോസ്പിസ് സംവിധാനങ്ങൾക്ക് ജീവിതത്തെ പരിമിതപ്പെടുത്തുന്ന രോഗങ്ങളുള്ള ഭൂരിഭാഗം പേരുടെയും ജീവിതനിലവാരം ഉറപ്പുനൽകാനുള്ള കഴിവില്ല. ടെർമിനൽ അസുഖമുള്ള രോഗികൾക്ക് ഒരു മൾട്ടി ഡിസിപ്ലിനറി ടീമും നിരന്തരമായ പരിചരണവും ആവശ്യമാണ്. ഇത് സാന്ത്വന പരിചരണത്തിന്റെ ആവശ്യകതയിലേക്ക് നയിക്കുന്നു.
ചികിത്സിക്കാനാവാത്ത ഘട്ടങ്ങളിൽ എത്തിപ്പെടുന്ന രോഗികൾക്ക് നൽകാവുന്ന ഏറ്റവും അനുയോജ്യമായ ചികിത്സാരീതിയാണ് പാലിയേറ്റീവ് കെയർ. തീവ്രപരിചരണവും കരുതലും നല്കുന്നതു വഴി പാലിയേറ്റീവ് കെയർ ഏതൊരു രോഗിക്കും സാന്ത്വനത്തി൯െറ ഒരു കരസ്പർശം സമ്മാനിക്കുന്നു. സാന്ത്വന പരിചരണത്തിൽ സംസ്ഥാനം കൈവരിച്ച വമ്പിച്ച പുരോഗതി മാരകമായ രോഗികളുടെ ജീവിതാവസാനം കൂടുതൽ സഹിക്കാവുന്നതാക്കി മാറ്റി. രാജ്യത്തെ മൊത്തം പാലിയേറ്റീവ് കെയർ സേവനങ്ങൾ എടുത്തു നോക്കുകയാണെങ്കിൽ 80% കേരളത്തിലാണ് സാധ്യമായിരിക്കുന്നത്. ഇതിലൂടെ 30% സേവനം അർഹിക്കുന്ന രോഗികളിലേക്കും കേരളത്തിൽ പാലിയേറ്റീവ് കെയ൪ എത്തുന്നു.
അതേസമയം ഇന്ധ്യയിലെ മൊത്തം സേവനം കണക്കെടുക്കുകയാണെങ്കിൽ രോഗികളിൽ എത്തുന്ന പാലിയേറ്റീവ് കെയറിന്റെ ശതമാനം വെറും 2% മാത്രമാണ് . അതുകൊണ്ടു തന്നെ മാരകമായ രോഗങ്ങളാൽ കഷ്ടപ്പെടുന്ന രോഗികളെ പരിചരിക്കാനുള്ള കേരളത്തിന്റെ ശ്രമങ്ങൾ ലോകത്തിന്റെ മറ്റു ഭാഗങ്ങളിൽ ഒരു മാതൃകയായി കണക്കാക്കപ്പെടുന്നു. ഏഷ്യയിൽ പാലിയേറ്റീവ് കെയർ പോളിസി ആദ്യമായി അവതരിപ്പിച്ച സംസ്ഥാന സർക്കാരാണ് കേരള സർക്കാർ.
സാന്ത്വന പരിചരണ മേഖലയിൽ മതിയായ നയ വികസനത്തിനും ഫലപ്രദമായ പ്രോഗ്രാം നടപ്പാക്കലിനും വേണ്ടി വാദിക്കേണ്ടതുണ്ട്. പാലിയേറ്റീവ് കെയർ സേവനങ്ങളുടെ ഗുണഭോക്താക്കളിൽ 50% കാൻസർ രോഗികളാണ്. ശേഷിക്കുന്ന ഗ്രൂപ്പുകളിൽ സ്ട്രോക്ക് അതിജീവിച്ചവർ, അൽഷിമേഴ്സ്, ടെർമിനൽ വൃക്ക സംബന്ധമായ രോഗങ്ങൾ, കരൾ സംബന്ധമായ രോഗങ്ങൾ, വിട്ടുമാറാത്ത ആർത്രൈറ്റിസ്, വാർദ്ധക്യത്തിലെ കടുത്ത പോഷകാഹാരക്കുറവു മൂലം അവശരായ രോഗികൾ മുതലായവർ ഉൾപ്പെടുന്നു. വലിയ വൈദ്യചെലവാണ് രോഗികൾ നേരിടുന്ന പ്രധാന പ്രശ്നം. ഇവിടെ ഡോക്ടർമാർ നൽകുന്ന പ്രധാന വൈദ്യസഹായം എന്നത് മരുന്നുകൾ നിർദ്ദേശിക്കുക എന്നതാണ്. വൈകാരികമായ സ്നേഹബന്ധത്തിലൂടെയും സഹാനുഭൂതിയിലൂടെയും രോഗികളുടെ കഷ്ടപ്പാടുകൾ കുറയ്ക്കുവാൻ അവർ പരിശ്രമിക്കുന്നു. പരിശീലനം ലഭിച്ച സ്റ്റാഫ് നഴ്സുമാരുടെ ഇടതടവില്ലാത്ത സ്നേഹം, അനുകമ്പയുള്ള പരിചരണം എന്നിവയ്ക്ക് പുറമേ മരുന്നുകൾ നൽകുന്നതിനും അവരുടെ അടിസ്ഥാന ദൈനംദിന ആവശ്യങ്ങൾ നിറവേറ്റാനും പാലിയേറ്റീവ് കെയർ സെന്ററുകൾ സഹായകരമാവുന്നു.

പൂർണ്ണമായ പാലിയേറ്റീവ് കെയർ സേവനത്തിനുള്ള ആവശ്യകത എന്താണ്?*
അനേകം രോഗികളുടെ അനിയന്ത്രിതമായ രോഗലക്ഷണങ്ങളും അതേ തുടർന്ന് സംഭവിക്കുന്ന തികച്ചും അവഗണിക്കപ്പെട്ട രീതിയിലുള്ള മരണം.
* രോഗികൾക്ക് അവരുടെ ഇഷ്ടാനുസരണം അത്യധികം അന്തസ്സോടെ മരിക്കാൻ പ്രാപ്തരാക്കുന്നതിനായിട്ടുള്ള പശ്ചാത്തലം ഒരുക്കി കൊടുക്കണം
.* ഒരു വ്യക്തി അയാളുടെ അവസാനനിമിഷങ്ങളിലേക്കു എത്തി ചേർന്നിരിക്കുന്നു എന്ന് വളരെ പ്രാധാന്യം അർഹിക്കുന്ന ഒരു വസ്തുതയാണ്. തികഞ്ഞ ക്ലിനിക്കൽ വൈദഗ്ദ്ധ്യം ഇതിനു തീർത്തും ആവശ്യമാണ്.
* മാരണാസന്നരായ രോഗികളെ പരിചരിക്കുന്നതിന് ജനറിക് ഹെൽത്ത് കെയർ തൊഴിലാളികളെ ശാക്തീകരിക്കുക എന്നതാണ് സ്പെഷ്യലിസ്റ്റ് പാലിയേറ്റീവ് കെയറിന്റെ പ്രധാന ലക്ഷ്യങ്ങളിലൊന്ന്.
* മരണാസന്നരായാ രോഗികളുടെ പരിചരണവുമായി ബന്ധപ്പെട്ട പ്രധാന വസ്തുതകൾ പ്രസക്തമായ എല്ലാ ആരോഗ്യപരിപാലന വിദഗ്ധരുടെയും പരിശീലനത്തിൽ ഉൾപ്പെടുതേണ്ടതാണ്
.* മരണാസന്നനായ രോഗിയുടെ പരിചരണത്തിനായുള്ള ദേശീയ നിർദ്ദേശങ്ങൾ കണ്ടെത്തി നിരീക്ഷണ വിധേയമാകുകയും ചെയ്യണം.
നമ്മുടെ സമൂഹത്തിലേക്ക് ഒന്ന് തിരിഞ്ഞു നോക്കിയാൽ അറിയാം പലപ്പോഴും മരണത്തിന്റെ ആഘാതം തികച്ചും ലഘൂകരിച്ചാണ് കാണിക്കുന്നത്. രോഗലക്ഷണ നിയന്ത്രണം, മന:ശാസ്ത്രപരമായ പിന്തുണ, മരണസംരക്ഷണം എന്നിവയ്ക്കുള്ള മാർഗ്ഗനിർദ്ദേശങ്ങൾ ഉൾപ്പെടെ, മരിക്കുന്ന ആളുകളുടെ പരിചരണത്തെ സഹായിക്കുന്നതിന് തെളിവുകൾ അടിസ്ഥാനമാക്കിയുള്ള മാർഗ്ഗനിർദ്ദേശങ്ങൾ ഇപ്പോൾ നിലവിലുണ്ട്. എന്നിരുന്നാലും അനിയന്ത്രിതമായ ലക്ഷണങ്ങളാൽ ദുരിതമനുഭവിക്കുന്ന രോഗികളും മരണം ആസന്നമായിരിക്കുന്ന സമയത്തു പോലും അനുഭവിക്കേണ്ടി വരുന്ന ദുരിതങ്ങളും അതിനും ഉപരിയായി അവരുടെ ജീവിതത്തിലെ ദുർബലമായ ഈ സമയത്ത് ബന്ധുക്കൾക്ക് ലഭിക്കാതെ വരുന്ന പിന്തുണ എന്നിവയൊക്കെ ഇന്നും തുടർന്ന് പോരുന്നു. ഇതെല്ലാം സർവ്വസാധാരണമായികണ്ടു പോരുന്ന ഒരു അവസ്ഥയിൽ എത്തിയിരിക്കുകയാണ് നമ്മുടെ സമൂഹം. മരണാസന്നനായ വ്യക്തിക്ക് നല്ല മരണം ഉറപ്പാക്കേണ്ടത് ആരോഗ്യ സംരക്ഷണ വിദഗ്ധർക്ക് മാത്രമല്ല, നമ്മൾ അടങ്ങിയിരിക്കുന്ന പൊതു സമൂഹത്തിനും കൂടെ ഒരു വെല്ലുവിളിയാണ്.
എന്നിരുന്നാലും, മരിക്കുന്നത് നിർണ്ണയിക്കുന്നത് പലപ്പോഴും സങ്കീർണ്ണമായ പ്രക്രിയയാണ്. ഒരു ഹോസ്പിറ്റലിനെ സംബന്ധിച്ചു ഒരു രോഗിയുടെ അവസാനനിമിഷം വരെയും രോഗശമനം മുഖ്യമായും പ്രധാനപട്ടികയിൽ ചേർത്തിരിക്കുന്നതിനാൽ രോഗിയുടെ സുഖസൗകര്യങ്ങളുടെ ചെലവിൽ കടന്നുകയറ്റപ്പെടുന്ന നടപടിക്രമങ്ങൾ, പരിശോധനകൾ, ചികിത്സകൾ എന്നിവ തുടരാം. രോഗാവസ്ഥയിൽ മാറ്റം ഒന്നും തന്നെ ഇല്ലാതിരിക്കുകയും, ജീവിതത്തിലേക്ക് ഒരു തിരിച്ചു വരവ് അനിശ്ചിതത്വത്തിലായിരിക്കുമ്പോൾ, രോഗിക്കും കുടുംബത്തിനും തെറ്റായ പ്രതീക്ഷ നൽകുന്നതിനേക്കാൾ ശാന്തമായ മരണം എന്നതിനെക്കുറിച്ചു ചർച്ച ചെയ്യുന്നതാണ് നല്ലത്. ഇത് സാധാരണയായി ഡോക്ടർ-രോഗി ബന്ധത്തിലെ ഒരു ശക്തിയായി കണക്കാക്കുകയും വിശ്വാസം വളർത്താൻ സഹായിക്കുകയും ചെയ്യുന്നു.

മരണത്തിന്റെ പ്രധാന ലക്ഷണങ്ങളും പ്രതീകാത്മകമായ വസ്തുതകളും തിരിച്ചറിയുന്നത് ഒരു പ്രധാന ക്ലിനിക്കൽ കഴിവായി കണക്കാക്കപ്പെടുന്നു.
ഇത് നിർണയിക്കുന്നത് രോഗിയുടെ പ്രവർത്തനപരമായ നില ക്രമേണ കുറയുന്നതിന് മുന്നോടിയായിട്ടാണ് .
അവ ഇനി പറയുന്നവയാണ്:
* രോഗി ശയ്യാവലംബമായ അവസ്ഥയെ തരണം ചെയ്യാതെ വരുന്നു*രോഗി പാതി അബോധാവസ്ഥയിൽ ആയിരിക്കുന്ന അവസ്ഥ.* രോഗിക്ക് ദ്രാവകരൂപത്തിലുള്ളവ മാത്രം അല്ലാതെ മറ്റൊന്നും ഉള്ളിലേക്ക് എടുക്കാൻ കഴിയാതെ വരുന്നു.* മരുന്നുകൾ ഒന്നും വായിലൂടെ കഴിക്കാൻ സാധിക്കാതെ വരുന്നു.
മരിക്കുന്നത് നിർണ്ണയിക്കുന്നതിനുള്ള ഏറ്റവും പ്രധാനപ്പെട്ട ഘടകം രോഗിയെ പരിചരിക്കുന്ന മൾട്ടിപ്രൊഫഷണൽ ടീമിലെ അംഗങ്ങൾ രോഗി മരിക്കാൻ സാധ്യതയുണ്ടെന്ന് സമ്മതിക്കുന്നു എന്നതാണ്. ടീം അംഗങ്ങൾക്ക് വിയോജിപ്പുണ്ടെങ്കിൽ, രോഗി പരിചരണത്തിൽ ആശയക്കുഴപ്പങ്ങൾ സൃഷ്ടിക്കും.
മരണാസന്നരായ രോഗികളെ പരിചരിക്കുന്നതിൽ പരിശീലനം ലഭിച്ചിട്ടില്ലാത്തതിനാൽ ഹെൽത്ത് കെയർ പ്രൊഫഷണലുകൾ ചിലപ്പോൾ മരിക്കുന്നത് നിർണ്ണയിക്കാൻ വിമുഖത കാണിക്കുന്നു. ഇതിന്റെ ഒരുദാഹരണമാണ് രോഗിയെ ഒറ്റപ്പെട്ട മുറിയിലേക്ക് മാറ്റുകയും രോഗിയിൽ നിന്നും ബന്ധുക്കളിൽ നിന്നും അകലുകയും ചെയ്യുന്നു . അത്തരമൊരു സാഹചര്യത്തിൽ, രോഗിക്കും ബന്ധുക്കൾക്കും ശാരീരികവും മാനസികവും സാമൂഹികവും ആത്മീയവുമായ പരിചരണം നൽകിക്കൊണ്ട് “തീവ്രമായ സാന്ത്വന പരിചരണ” ത്തിന്റെ ഹോസ്പിസ് മാതൃക നടപ്പാക്കേണ്ടതുണ്ട് .
കൃത്യമായുള്ള പരിചരണത്തിൽ നിന്നും പാലിയേറ്റീവ് കെയറിലേക്കുള്ള മാറ്റം എപ്പോൾ, എങ്ങനെ?

രോഗികൾ തികച്ചും ശാരീരികമായി ദുർബലമാകുമ്പോൾ വായിലൂടെ മരുന്നുകൾ കഴിക്കുന്നത് കൂടുതൽ ബുദ്ധിമുട്ടാണ്. അതുകൊണ്ടു അനിവാര്യമല്ലാത്ത മരുന്നുകൾ നിർത്തണം. തുടരേണ്ട മരുന്നുകളായ ഒപിയോയിഡുകൾ, ആൻസിയോലിറ്റിക്സ്, ആന്റിയമെറ്റിക്സ് എന്നിവ സബ്ക്യുട്ടേനിയസ് റൂട്ടിലേക്ക് പരിവർത്തനം ചെയ്യുകയും ഉചിതമെങ്കിൽ തുടർച്ചയായ ഇൻഫ്യൂഷന് ഉപയോഗിക്കുന്ന സിറിഞ്ച് ഡ്രൈവർ ഉപയോഗിക്കുകയും ചെയ്യാം. മുൻകൂട്ടി സമ്മതിക്കപ്പെട്ട പ്രോട്ടോക്കോൾ അനുസരിച്ച് ആവശ്യമായ സബ്ക്യുട്ടേനിയസ് മരുന്നുകൾ (വേദനയ്ക്കും പ്രക്ഷോഭത്തിനും ഉള്ളവ ഉൾപ്പെടെ)നിർദ്ദേശിക്കാവുന്നതാണ്. രക്തപരിശോധനയും ശരീരത്തിന്റെ സ്ഥിതിവിവരക്കണക്കുകൾ നിരീക്ഷിക്കുന്നതും അവ അടിക്കടി പരിശോധിക്കുന്നതും നിർത്തലാക്കണം. തെളിവുകൾ പരിമിതമാണെങ്കിലും മരിക്കുന്ന രോഗിയിൽ കൃത്രിമ ദ്രാവകങ്ങൾ തുടരുന്നത് പരിമിതമായ പ്രയോജനമാണെന്നും മിക്ക കേസുകളിലും ഇത് നിർത്തലാക്കണമെന്നും സൂചിപ്പിക്കുന്നു. മരിക്കുന്ന ഘട്ടത്തിലുള്ള രോഗികളെ “കാർഡിയോപൾമോണറി പുനർ-ഉത്തേജന” ത്തിന് വിധേയമാക്കരുത്, കാരണം അത്തരമൊരു സാഹചര്യത്തിൽ ഇത് നിരർത്ഥകവും അനുചിതമായതുമായ വൈദ്യചികിത്സയാണ്. ഈ സെൻസിറ്റീവ് സമയത്ത് പരിചരണത്തെക്കുറിച്ചുള്ള ചർച്ച സുഗമമാക്കുന്നതിന് രോഗികൾക്കും ബന്ധുക്കൾക്കും മുൻകൂട്ടി നിർദ്ദേശം നൽകുന്നതും ഒരുപാട് സഹായകമാവും.
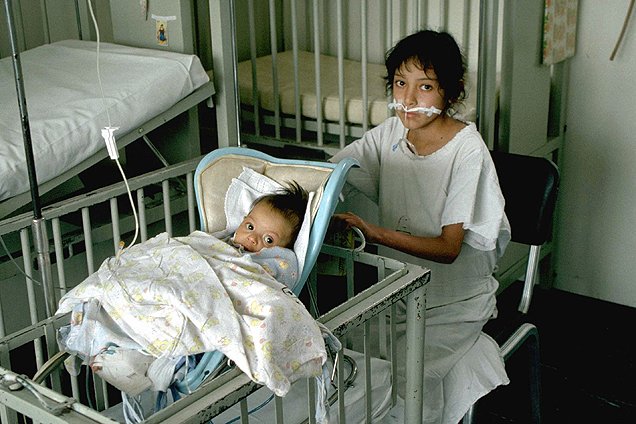
പതിവായി നിരീക്ഷണങ്ങൾ നടത്തുകയും വേദനയുടെയും പ്രക്ഷോഭത്തിന്റെയും നിയന്ത്രണം ഉൾപ്പെടെ നല്ല രോഗലക്ഷണ നിയന്ത്രണം നിലനിർത്തുകയും വേണം. മരിക്കുന്ന രോഗിയിൽ വായയുടെ ചലനത്തിലുള്ള വ്യതിയാനങ്ങൾ ശ്രദ്ധിക്കേണ്ടതാണ്. വെള്ളം കുടിക്കാൻ അല്ലെങ്കിൽ ഒരു സ്പോഞ്ച് ഉപയോഗിച്ച് രോഗിയുടെ ചുണ്ടുകൾ നനച്ചു കൊടുക്കാൻ കുടുംബത്തെ പ്രോത്സാഹിപ്പിക്കാം. മൂത്രവിസര്ജ്ജനം അല്ലെങ്കിൽ മൂത്രം പോകാതെ ഇരിക്കുന്ന അവസരമാണെങ്കിൽ, കത്തീറ്ററൈസേഷൻ ആവശ്യമായി വന്നേക്കാം. മലവിസർജ്ജനത്തിനുള്ള നടപടിക്രമങ്ങൾ മരിക്കുന്ന ഘട്ടത്തിൽ വളരെ അപൂർവമായി മാത്രമേ ആവശ്യമുള്ളൂ.
പാലിയേറ്റീവ് കെയറിന്റെ ഭാഗമായി ആവശ്യമായ മരുന്നുകൾ രോഗിയുടെ വീട്ടിൽ എളുപ്പത്തിൽ എത്തിക്കുന്ന വിധത്തിലുള്ള സജ്ജീകരണങ്ങൾ ചെയ്യേണ്ടതുണ്ട്. ഇരുപത്തിനാല് മണിക്കൂർ നഴ്സിംഗ് സേവനങ്ങൾ ലഭ്യമാക്കണം, ജനറൽ പ്രാക്ടീഷണറുടെ സഹകരണത്തോടെ രോഗികളുടെ പരിചരണത്തിന്റെ തുടർച്ച ഉറപ്പാക്കണം. വീട്ടിൽ മരിക്കുന്ന രോഗികളെ സഹായിക്കുന്നതിനും ആശുപത്രിയിൽ അനുചിതമായ പ്രവേശനം തടയുന്നതിനുമായി സമൂഹത്തിൽ നൂതന മോഡലുകൾ വികസിപ്പിച്ചെടുത്തിട്ടുണ്ട്.
രോഗിയുടെ അവസ്ഥയെക്കുറിച്ചുള്ള കുടുംബത്തിന്റെ ഉൾക്കാഴ്ച വിലയിരുത്തുകയും മരണത്തെയും മരണവുമായി ബന്ധപ്പെട്ട പ്രശ്നങ്ങൾ ഉചിതമായും സംവേദനക്ഷമമായും പരിശോധിക്കുകയും വേണം. രോഗി മരണാസന്നനാണ്, വേഗം മരിക്കും എന്നതാണ് ക്ലിനിക്കൽ വ്യാഖ്യാനം എന്ന് കുടുംബത്തോട് പറയണം. “മെച്ചപ്പെടില്ലായിരിക്കാം” പോലുള്ള അവ്യക്തമായ ഭാഷ ഉപയോഗിക്കുന്നത് തെറ്റായ വ്യാഖ്യാനത്തിനും ആശയക്കുഴപ്പത്തിനും ഇടയാക്കും.
മിക്കവാറും അവസരങ്ങളിൽ ദു:ഖിതരായ ബന്ധുക്കൾ ശബ്ദമുയർത്തി പ്രതികരിക്കുന്നതി൯െറ കാരണം എന്തെന്നാൽ, ആരും തങ്ങളോട് തങ്ങളുടെ പ്രിയപ്പെട്ടയാൾ മരിക്കുന്നു എന്ന വസ്തുത ചർച്ച ചെയ്തില്ല എന്നതാണ്. രോഗി മരിക്കുകയാണെന്ന് ബന്ധുക്കളോട് വ്യക്തമായി പറഞ്ഞാൽ അവർക്ക് ചോദ്യങ്ങൾ ചോദിക്കാനും രോഗിയോടൊപ്പം നിൽക്കാനും വിടപറയാനും പ്രസക്തമായ ആളുകളുമായി ബന്ധപ്പെടാനും മരണത്തിന് സ്വയം തയ്യാറാകാനും അവസരം ലഭിക്കുന്നു. പാലിയേറ്റീവ് കെയറിലായിരിക്കുന്ന മരിക്കുന്ന രോഗികളുടെ ബന്ധുക്കൾക്ക് കോൺടാക്റ്റ് ടെലിഫോൺ നമ്പറുകൾ നൽകണം, അതുവഴി അവർക്ക് 24 മണിക്കൂർ അടിസ്ഥാനത്തിൽ സഹായത്തിനും ഉപദേശം തേടുന്നതിനും അവസരം കൂടെ ലഭിക്കുന്നു.
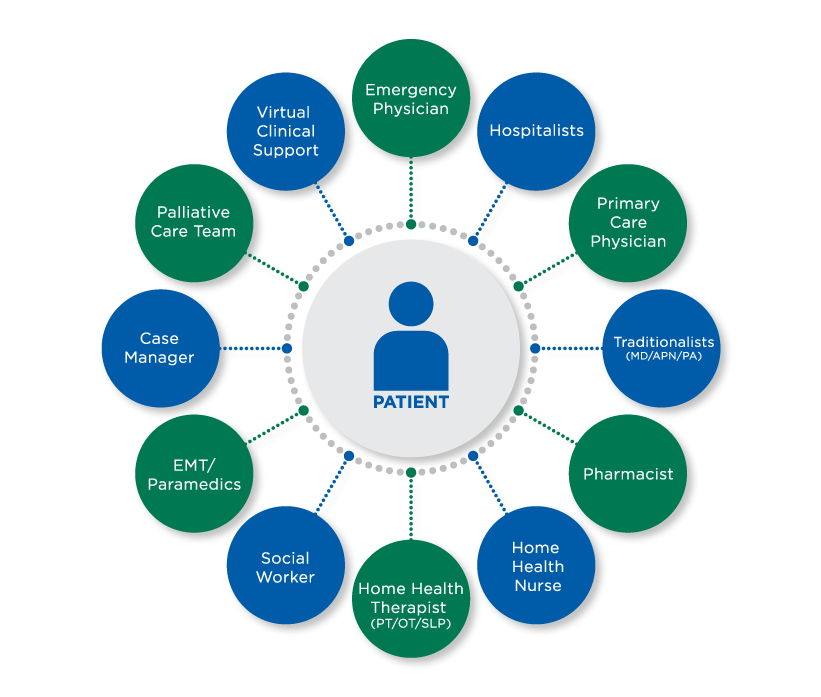
ഓർക്കുക മരണം നമ്മിൽ നിന്നും പ്രിയപ്പെട്ടവരെ അടർത്തി എടുക്കുമ്പോൾ, അവരുടെ അവസാന നിമിഷങ്ങളിൽ നമുക്ക് കൊടുക്കാവുന്നതു സ്നേഹസാന്ത്വനം നിറഞ്ഞ പരിചരണം മാത്രമാണ് . ശാന്തമായ നിത്യതയിലേക്ക് കടന്നുപോകാൻ മറ്റുള്ളവരെ സഹായിക്കുന്നു എന്നതാണ് പാലിയേറ്റീവ് കെയർ സെന്ററുകൾ മുഖമുദ്രയായി സ്വീകരിച്ചിരിക്കുന്നത്. കാരണം ചികിത്സയ്ക്ക് ഒരു അവസാനമുണ്ട്, പക്ഷേ പരിചരണത്തിന് അവസാനമില്ല.

Dr. Arun Oommen

Neurosurgeon

